Tekrarlayan Gebelik Kaybı Nedir?
Gebelik kaybı, gebeliğin 20. haftasından önce sonlanmasıdır. Üç veya daha fazla ardışık düşük yaşayan kadınlar, tıbbi olarak “tekrarlayan gebelik kaybı” tanısı alır. Ancak güncel bilimsel rehberler (örneğin ESHRE 2023) artık yalnızca iki kaybın bile tanı ve müdahale sürecini başlatmak için yeterli olduğunu vurgulamaktadır.
Düşüklerin yaklaşık %50 ila 75’i genetik nedenlere bağlıdır. Özellikle embriyoda görülen kromozom bozuklukları, gebeliğin devamını engelleyen başlıca nedenler arasındadır. Bunun dışında bağışıklık sistemi hastalıkları, rahim yapısındaki anomaliler, pıhtılaşma eğilimleri ve çeşitli çevresel faktörler, tekrarlayan gebelik kaybına yol açabilecek diğer önemli etkenlerdir.
Gebelik Kaybı Yaşayan Hastalar Ne Zaman Değerlendirilmelidir?
İki veya daha fazla düşük yaşanması, 10. haftadan sonra kalp atımı saptanmış bir gebeliğin kaybedilmesi, daha önceki düşükte yapılan genetik testlerin normal olmasına rağmen tekrar kayıp görülmesi, anne yaşının 35’in üzerinde olması, infertilite süresinin bir yılı aşması ya da anne veya babada karyotip anormalliği tespit edilmesi durumlarında detaylı değerlendirme gereklidir.
Erken tanı ve kişiye özel yaklaşım, sonraki gebeliklerin sağlıklı bir şekilde devam edebilmesi açısından büyük önem taşır.
Tekrarlayan Gebelik Kayıplarının Nedenleri
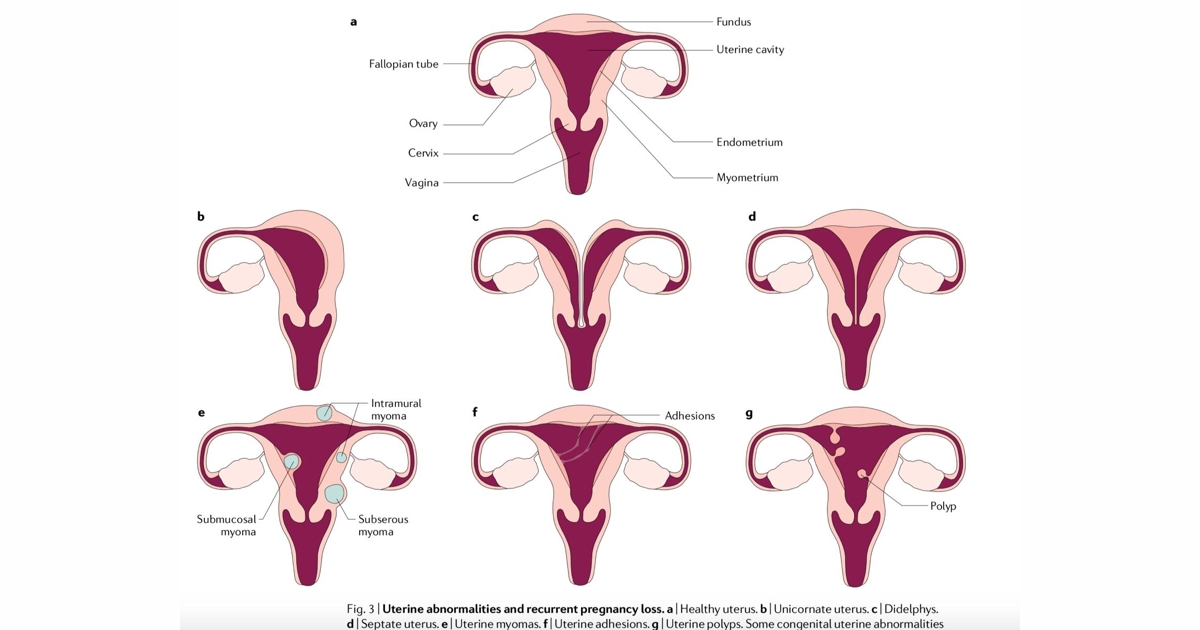
Gebelik kayıpları üç temel grupta incelenir. İlki, rahimde doğuştan veya sonradan gelişen yapısal bozukluklardır. Bu grupta, uterus içinde perde (septum), yarım gelişmiş rahim (unicornuate), kalp şekilli rahim (bicornuate) ya da çift rahim (uterus didelphys) gibi doğumsal anomaliler yer alır. Sonradan gelişen miyomlar, rahim içi yapışıklıklar ve enfeksiyonlar da embriyonun tutunmasını ve gelişimini olumsuz etkileyebilir.
İkinci grup, bağışıklık sistemi bozukluklarıdır. Normalde koruyucu olan bağışıklık sistemi bazen gebeliği tehdit olarak algılayabilir. Sistemik lupus eritematozus, antifosfolipid sendromu, doğuştan gelen trombofililer ve plasenta ile ilgili işlev bozuklukları, gebelik kayıplarının önemli nedenleri arasında yer alır.
Üçüncü grup ise genetik anomalilerdir. Araştırmalar, tekrarlayan düşüklerin yarısından fazlasının genetik sorunlardan kaynaklandığını göstermektedir. Ancak düşük materyalinde canlı hücre bulunamadığında genetik analizler sınırlı kalabilir. Bu durumda CGH-Microarray ve Next Generation Sequencing (NGS) gibi ileri teknolojiler kullanılarak daha yüksek doğruluk oranlarına ulaşılır. Özellikle tüp bebek tedavilerinde uygulanan preimplantasyon genetik tanı (PGT), genetik olarak sağlıklı embriyoların seçilmesini sağlar. Bu yöntemle gebelik başarı oranı %40–50’ye kadar artırılabilmektedir.
Tanı Sürecinde Hangi Yöntemler Kullanılır?
Tanı süreci, kliniğimizde detaylı bir anamnez ve fizik muayene ile başlar. Sonrasında, bireyselleştirilmiş bir test planı hazırlanır. Uygulanan başlıca yöntemler arasında karyotip analizi, 4 boyutlu ultrasonografi, rahim filmi (HSG), gerekirse histeroskopi ve laparoskopi yer alır. Ayrıca, pıhtılaşma testleri, otoimmün panel, enfeksiyon taramaları ve NGS tabanlı genetik paneller uygulanmaktadır.
Düşük sonrası fetüse ait kromozom bozukluklarını değerlendirmek amacıyla ise amniyosentez, koryon villüs biyopsisi (CVS) ve fetal kan örneklemesi gibi girişimsel tanı yöntemlerine başvurulur. Bu süreç, tekrarlayan gebelik kayıplarının nedenlerini %70–80 oranında aydınlatmaktadır.
Perinatal Patoloji Neden Önemlidir?
Perinatal patoloji, gebelik sırasında yaşanan kayıpların altında yatan nedenleri anlamak için plasenta ve zar dokularının detaylı olarak incelendiği üst uzmanlık alanıdır. Bu alanda kullanılan moleküler patoloji ve immünohistokimya teknikleri, tanı doğruluğunu ciddi oranda artırmaktadır.
Bu incelemeler sayesinde, tekrarlayan düşükler, anne karnında bebek ölümü, göbek kordonu anomalileri, erken doğumlar ve gelişme gerilikleri gibi durumlar daha net şekilde anlaşılabilir. Doğum sonrası bu dokuların uygun şekilde korunması, ileriye dönük gebelik planlamasında önemli bir rol oynar.
Kliniğimizin Yaklaşımı ve Farkı
Kliniğimizde, tekrarlayan gebelik kaybı, erken doğum, amniyon sıvısı kaybı ve anne karnında bebek kaybı gibi yüksek riskli gebelik durumlarına yönelik çok katmanlı ve ileri düzey bir yaklaşım uygulanmaktadır. Bu sürecin temelinde yalnızca mevcut klinik bulgular değil, aynı zamanda gebeliği etkileyen genetik, bağışıklık ve çevresel faktörlerin derinlemesine analizi yer alır.
Bu alanda, ABD’deki uzmanlaşmış merkezlerle yürüttüğümüz uluslararası bilimsel iş birlikleri, tanı ve tedavi süreçlerimize güncel tıbbi yenilikleri entegre etmemizi sağlamaktadır. Böylece her hastaya, evrensel standartlarla uyumlu ancak tamamen bireyselleştirilmiş bir değerlendirme sunulur.
Kliniğimizin en ayırt edici özelliklerinden biri, fonksiyonel tıp yaklaşımını klasik jinekolojik değerlendirme ile entegre etmesidir. Bu sayede yalnızca görünen tıbbi bulgularla yetinilmez; bağışıklık sistemi bozuklukları, pıhtılaşma eğilimleri, rahim içi enfeksiyonlar ve plasentadaki mikrovasküler sorunlar gibi gebeliği tehdit eden derin nedenler henüz gebelik oluşmadan ya da ilk haftalarda tespit edilerek erken müdahale sağlanır.
Tedavi süreci yalnızca medikal müdahalelerle sınırlı değildir. Beslenme optimizasyonu, stres yönetimi, hormonal denge, vitamin-mineral takviyeleri ve kişiye özel wellness programları gibi destekleyici uygulamalar da bu sürece entegre edilir. Bu bütüncül yapı yalnızca gebeliğin devamını değil, annenin genel sağlığını ve dayanıklılığını da desteklemeyi hedefler.
Gebelik tamamlandıktan sonra bile değerlendirme süreci sona ermez. Doğum sonrası plasenta ve zar dokularının patolojik olarak incelenmesi, bir sonraki gebelik için değerli bilgiler sunar. Böylece sadece yaşanmış kayıplar değil, gelecekteki gebeliklerin de sağlıklı şekilde ilerlemesi için önleyici adımlar atılır.
Sonuç olarak, kliniğimizde uygulanan bu bireyselleştirilmiş, çok disiplinli ve öngörülü yaklaşım, tekrarlayan gebelik kaybı yaşayan hastalarda %70–80’e varan başarı oranı ile sağlıklı bir doğum sürecine ulaşmayı mümkün kılmaktadır.

